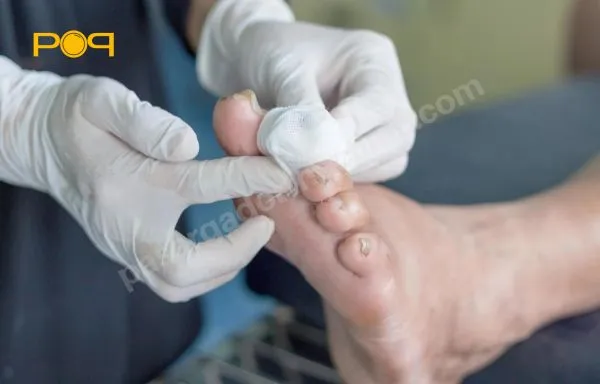
عمل قطع پای دیابتی یکی از چالشهای بزرگ در دنیای پزشکی محسوب میشود چرا که میتواند جسم و روح بیمار و حتی اطرفیان او را تحت تأثیر قرار دهد. این عمل اگر چه به نظر سخت و ترسناک میآید اما میتواند نجات بخشی برای ادامه زندگی فرد باشد و از پیشرفت عوارض غیرقابل جبران جلوگیری کند. به همین منظور در این مطلب به بررسی دلایل، روشها و تأثیرات عمل قطع پای افراد دیابتی میپردازیم و نشان میدهیم که چگونه با آگاهی و مراقبت مناسب میتوان کیفیت زندگی این بیماران را بهبود بخشید.
دلیل قطع عضو پا در افراد دیابتی
قطع عضو پا در افرادی که به دیابت مبتلا هستند معمولاً به دو دلیل اصلی رخ میدهد؛ ایسکمی یعنی کاهش خونرسانی و عفونت.
بسیاری از افراد دیابتی به بیماریهای شریان محیطی (PAD) مبتلا هستند که کاهش جریان خون را در پاها بههمراه میآورد. همچنین مشکلات عصبی نیز میتواند باعث از دست دادن حس در پا و ایجاد زخمهای شدیدی شود که متاسفانه به سختی بهبود مییابند. عواملی مانند فشار خون بالا، کلسترول بالا و سیگار کشیدن میتواند خطر ابتلا به بیماریهای شریان محیطی یا همان PAD را افزایش دهد.
علت دیگر قطع پای دیابتی، عفونت در پا و زخم است که به فاکتورهای مختلفی بستگی دارد و تقسیمبندیهای متفاوتی را شامل میشود.
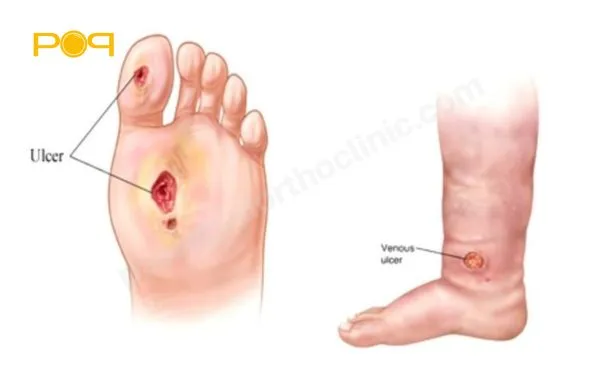
زخمهای دیابتی به دلیل کاهش حس در پا، دیرتر توجه فرد را به خود جلب میکنند. این زخمها به راحتی میتوانند عفونی شوند و در صورت عدم درمان مناسب به مرگ بافت و درنهایت قطع عضو برسند.
نقل قول از وبسایت Alliance Foot & Ankle Specialists:
Diabetic neuropathy. This condition is nerve damage usually caused by prolonged elevation of blood sugar levels. Pain may be caused by tingling or burning, and the patient may feel weakness in the legs, hands, or feet. If left untreated, the patient may experience complete numbness in these limbs and may miss signs of an infection.
ترجمه فارسی نقل قول: نوروپاتی دیابتی: درگیری اعصاب محیطی دیابتیک یک وضعیت آسیب عصبی است که معمولاً به دلیل افزایش طولانی مدت سطح قند خون ایجاد میشود. درد ممکن است در اثر گزگز یا سوزش ایجاد شود و بیمار ممکن است در پاها یا دستها احساس ضعف کند. در صورت عدم درمان، بیمار ممکن است بیحسی کامل در این اندامها را تجربه کند و در ادامه علائم عفونت را از دست بدهد.
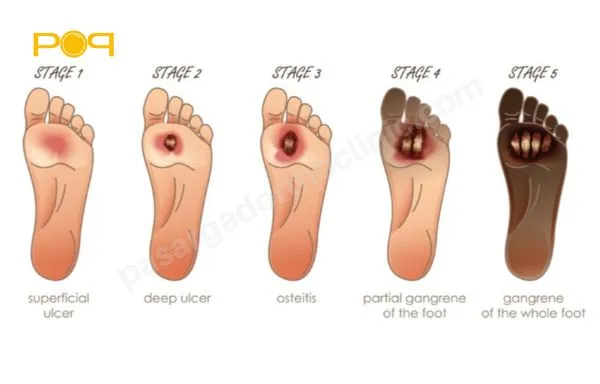
چه زمانی به عمل قطع پای دیابتی نیاز است؟
عمل قطع پای دیابتی زمانی ضروری میشود که زخمهای دیابتی به مرحلهای برسند که دیگر قابل درمان نباشند و خطری بسیار جدی را برای فرد بیمار ایجاد کنند. در ادامه به چند مورد از شرایطی که ممکن است به این عمل منجر شود میپردازیم:
عفونت شدید
اگر زخم دیابتی به عفونت شدید برسد و این عفونت تا استخوان ادامه پیدا کند ممکن است به قطع عضو نیاز شود؛ چراکه تنها راه درمان آن جدا کردن عضو عفونی خواهد بود.
گانگرن
مرگ بافت یا گانگرن زمانی رخ میدهد که بافت به دلیل کاهش خونرسانی و همچنین عفونت از بین برود. در این حالت قطع عضو میتواند از گسترش عفونت به دیگر قسمتهای بدن جلوگیری کند.
از دست دادن شدید بافت
اگر زخم دیابتی باعث از دست دادن شدید بافت شود (به طوری که بافت آن قابل ترمیم نباشد) قطع عضو میتواند تنها راه برای جلوگیری باشد.
عدم بهبود زخم
زخمهایی که در طولانی مدت بهبود پیدا نمیکنند و برای آنها درمان معمولی وجود ندارد، شاید به قطع عضو نیاز پیدا کنند تا از عوارض شدیدتر در آینده جلوگیری شود.

علائم هشداردهنده قبل از قطع عضو
- بزرگ شدن زخم بیشتر از ۲ سانتیمتر
- ایجاد زخمهای عمیق
- ناخنهای فرورفته پا
- تاول زدن پا
- ایجاد برجستگیهای گوشتی و لکههای تیره در کف پا
- مشکل پای ورزشکار
- ایجاد زخم باز یا خونریزی از پاها
وجود هر یک از این علائم نشاندهنده شرایط بحرانی است که نیاز به اقدام فوری پزشکی دارد. اگر این موارد بهموقع مدیریت نشوند، ممکن است قطع عضو ضروری شود.
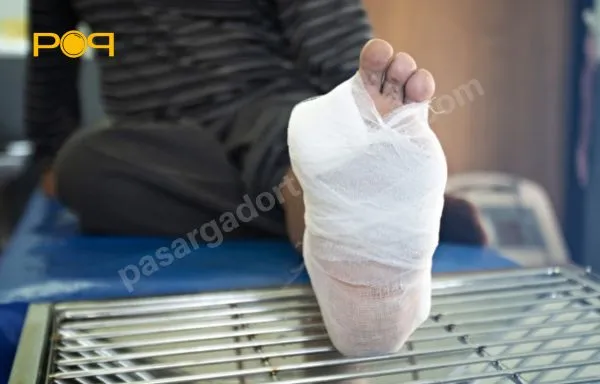
پانسمانهای پس از عمل قطع عضو دیابتی
برای زخمهای پس از عمل قطع پای دیابتی باید از پانسمانهای خاصی استفاده کرد؛ این پانسمانها ضمن بهبود زخم از گسترش عفونت جلوگیری میکنند و مانع ایجاد عفونت میشوند. برخی از پانسمانها به شرح زیر هستند:
پانسمانهای فوم
این پانسمانها جذب خیلی بالایی دارند و برای زخمهای با ترشح زیاد مناسبند. نحوه عملکرد نیز بهگونهای است که با فراهم کردن یک یک محیط مرطوب، به تسریع بهبود زخم کمک میکند.
پانسمانهای آلژینات
این پانسمانها از جلبک دریایی ساخته میشوند و توانایی جذب خیلی خوبی دارند. موارد استفاده از این پانسمان برای زخمهای عمیق و ترشحات آن است که به کنترل عفونت کمک شایانی میکند.

پانسمان هیدروژل
دستهای دیگر از پانسمانها برای مراقبت پس از عمل قطع پای دیابتی، پانسمان هیدروژل نام دارد که باعث حفظ رطوبت زخم میشود و مخصوص زخمهایی است که دارای بافت مرده هستند. این پانسمان به تسهیل نابودی خود به خودی بافت مرده کمک میکند.
پانسمان حاوی نقره
نقره خاصیت ضد باکتریایی دارد و پانسمانهای حاوی آن، به کنترل عفونت زخم کمک میکنند و برای زخمهای عفونی یا در معرض عفونت مناسب هستند.
پانسمانهای هیدروکلوئید
پانسمانهای هیدروکلوئید محیطی مرطوب برای زخم ایجاد می کنند که باعث تسریع بهبودی میشود و معمولاً برای زخمهای سطحی تا متوسط به کار میروند.
مراقبتهای پس از عمل قطع پا
پس از عمل قطع پای دیابتی، مراقبت نقش بسیار مهمی در تسریع بهبودی و جلوگیری از عفونت ایفا میکند. درصورتی که این عمل را انجام دادید حتماً مراقبتهای زیر را جدی بگیرید:
مدیریت زخم و پانسمان
حتماً باید پانسمان را به طور منظم تعویض کنید تا از تجمع باکتری و عفونت جلوگیری شود. همچنین زخم را کاملاً تمیز نگه دارید و آن را به صورت روزانه شستوشو دهید تا از هرگونه آلودگی پاک شود.
مراقبت از اندام باقیمانده
ماساژ و حساسیتزدایی میتواند به کاهش درد و بهبود جریان خون در اندام باقیمانده کمک کند. همچنین انجام تمرینات توصیه شده توسط پزشک برای بهبود اندام و جلوگیری از سفتی بافتهای باقیمانده بسیار مفید هستند.
کنترل قند خون
دقت کنید که عمل قطع پای دیابتی منجر به بهبود قند خون نمیشود؛ بنابراین حتماً برای جلوگیری از عملهای جراحی مجدد، به کنترل دقیق قند خون توجه کنید.
مراقبت روزانه از پا
پس از انجام این عمل، به طور روزانه پاهای خود را با آب ولرم و صابون نرم شستشو دهید و حتماً از کرمهای مرطوب کننده استفاده کنید تا به حفظ نرمی و جلوگیری از خشکی پوست شما کمک کند.
پوشیدن کفش و جوراب مناسب
استفاده از کفشهای مناسب میتواند از ایجاد فشار و آسیب بیشتر به زخم کمک کند. حتماً از جورابهای نرم و بدون درز استفاده کنید تا کاهش تحریک پوستی داشته باشید. استفاده از کفی طبی سفارشی نیز میتواند به راحتی ایستادن و راه رفتن شما کمک نماید.
مراجعه منظم به پزشک
بهتر است زخم به طور پیوسته و منظم تحت نظر پزشک مورد بررسی قرار گیرد بنابراین جلسات درمان را مرتب و جدی پیگیری نمایید.
فعالیتهای فیزیوتراپی
تمرینات فیزیوتراپی میتواند به بهبود حرکت و تقویت عضلات کمک کند. این تمرینات را به طور روزانه انجام دهید تا وضعیت کلی جسمانی شما دچار افت نشود.
روشهای پیشگیری از قطع عضو پا در بیماران دیابتی
کنترل قند خون:
مهمترین اقدام برای پیشگیری از قطع عضو در بیماران دیابتی، کنترل مداوم سطح قند خون است. این کار با رعایت یک رژیم غذایی سالم، انجام ورزش منظم، اندازهگیری منظم قند خون، و مصرف داروهای تجویز شده، بهموقع انجام میشود.
بررسی روزانه پاها:
بیماران دیابتی باید روزانه پاهای خود را برای علائمی مانند بریدگی، زخم، ترکخوردگی، قرمزی، حساسیت و تورم بررسی کنند.
شستشوی روزانه پاها:
شستشوی روزانه پاها با آب گرم و ماساژ ملایم با سنگ پا میتواند از خشکی و ایجاد پینه جلوگیری کند.
استفاده از کرم مرطوبکننده:
مرطوب نگهداشتن پوست پاها با استفاده از کرم مرطوبکننده به جلوگیری از ترکخوردگی و نفوذ باکتریها کمک میکند.
عدم آسیب به پوست:
برداشتن ضایعات پوستی مانند میخچه، خشکی، یا زگیل باید تحت نظر پزشک انجام شود.
کوتاه کردن ناخنها:
ناخنها باید بهطور منظم کوتاه و صاف شوند تا از زخمی شدن پاها جلوگیری شود.
پوشیدن جوراب:
بیماران دیابتی نباید پابرهنه راه بروند بنابراین استفاده از جورابهای نخی و تمیز برای آنها مناسبتر است.
پوشیدن کفش مناسب:
استفاده از کفشهای طبی و مناسب از فشار بر پاها جلوگیری کرده و خطر آسیب را کاهش میدهد.
عدم استعمال دخانیات:
ترک سیگار برای بهبود گردش خون و افزایش اکسیژنرسانی به بافتها ضروری است.
انجام معاینات منظم:
مراجعه منظم به پزشک برای بررسی وضعیت پاها از نظر آسیبهای عصبی و مشکلات گردش خون بسیار مهم است.
جمعبندی
عمل قطع پای دیابتی یکی از عملهایی است که ممکن است در افراد مبتلا به این عارضه نیاز شود. این عمل معمولاً به دو دلیل کاهش خونرسانی به عضو یا عفونت شدید رخ میدهد که باعث ایجاد چالشهای جدی برای زندگی فرد خواهد شد. عمل قطع پای دیابتی میتواند نجاتدهنده زندگی فرد باشد. بعد از عمل تحت نظارت متخصص و با انجام مراقبتهای لازم فرد میتواند به بهبود شرایط جسمانی خود کمک کند و مجددا به فعالیتهای سابق زندگی خود برگردد.